Беременность, почки и артериальное давление
Болезнь почек, инициируемая беременностью: в этом фрагменте видео-лекции для терапевтов, кардиологов и функционалистов, представлен материал о преэклампсии. Полные лекции - на образовательных платформах (см. в расписаниях).
Почки и артериальное давление при нормальной беременности
Чтобы понимать болезни почек, индуцируемые беременностью, нужно в первую очередь хорошо понимать, что происходит с ними при физиологической беременности. Гидронефроз и увеличение почек можно обнаружить почти у половины беременных женщин, причём начиная с ранних сроков. Это объясняют эффектами прогестерона, который уменьшает тонус и перистальтику мочеточников, силу их сокращений. К тому же увеличивающаяся матка оказывает механическое воздействие (давление) на мочеточник. Расширяющаяся собирательная система может удерживать до 300 мл мочи, что приводит к застою и повышению риска инфицирования, развития бактериурии, пиелонефрита.
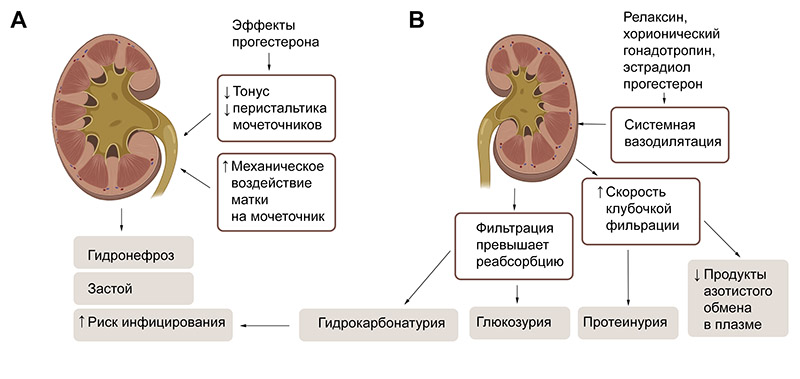
Рис. 1. Изменения почек при физиологической беременности. А: Снижение тонуса и перистальтики мочеточников, давление матки на мочеточник вызывают гидронефроз и застой, повышают риск инфицирования; В: скорость клубочковой фильтрации возрастает вследствие системной вазодилятации, и это вызывает снижение концентрации продуктов азотистого обмена в плазме крови. При нормальной беременности может наблюдаться физиологическая протеинурия, глюкозурия. Гидрокарбонатурия и смещение pH также может способствовать бактериурии.
При беременности увеличивается почечный кровоток, и, следовательно, и скорость клубочковой фильтрации. Одно из самых ранних изменений в почках - это увеличение скорости клубочковой фильтрации (СКФ). Она увеличивается на 50 процентов по сравнению с тем, что было до беременности.
Что касается креатинина, его выработка, как и выработка других продуктов азотистого метаболизма при беременности не изменяется на первых порах. А поскольку скорость клубочковой фильтрации возросла, то концентрация оставшихся циркулировать в плазме крови вышеупомянутых веществ, соответственно, снижается. Уровни креатинина, мочевой кислоты, азота мочевины в плазме крови становятся низкими. Но потом, с течением беременности продукты азотистого обмена постепенно нормализуются. Считается, что повышенный клиренс необходим для того, чтобы справиться с увеличением продукции плаценты и плода.
Есть сведения о том, что во время беременности изменяется канальцевая реабсорбция. Но даже если бы она не изменялась, всё равно, у неё есть определённый предел. Если фильтрация, например, глюкозы превышает максимальную реабсорбционную способность канальцев, то возникает физиологическая глюкозурия беременных. Физиологическая глюкозурия обычно исчезает после родов через 2-3 месяца.
Вследствие повышения СКФ развивается также физиологическая протеинурия беременных. Суточная экскреция белка при беременности составляет 150-300 мг. Но если больше 300 мг – это уже патологическая протеинурия.
Водно-солевой баланс, претерпевает значительные изменения во время физиологической беременности. Баланс смещается в сторону задержки натрия. Его накапливается до 900 или даже до 1000 миллиэквивалентов, чему соответствует 6-8 литров жидкости. Большая часть натрия попадает в ткани плода, меньшая – примерно 1/3 - равномерно распределяется между сосудистым руслом и интерстицием в организме матери. При этом увеличивается объём циркулирующей крови (ОЦК), максимально (примерно на 40-50 процентов) во второй половине беременности. Поскольку ОЦК увеличивается в основном за счёт воды, при этом снижается гематокрит, гемоглобин, общий белок. Это так называемый феномен разведения крови. Но, кроме этого, из-за натрия увеличивается гидрофильность тканей и развиваются физиологические отёки, выявляемые на разных сроках беременности у 80% женщин. Эти отёки нестойки, не коррелируют с протеинурией и/или повышением АД и не требуют в связи с этим лечения.
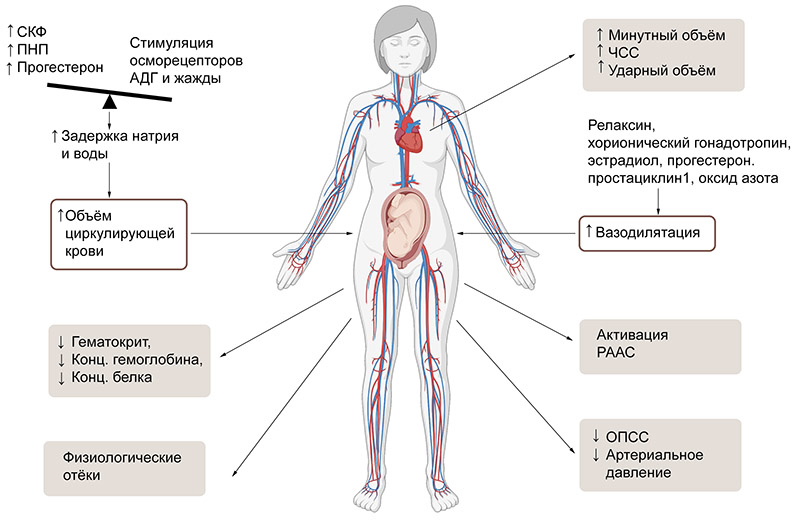
Рис. 2.Основные изменения в кровообращении во время нормальной беременности. Примечания: СКФ – скорость клубочковой фильтрации; ПНП – предсердный натрийуретический пептид; АДГ – антидиуретический гормон; ЧСС – частота сердечных сокращений; РААС – ренин-ангиотензин-альдостероновая система; ОПСС – общее периферическое сопротивление.
При беременности сердце увеличивает минутный объём кровообращения. Вплоть до конца 2 триместра вклад в минутный объём больше делает ударный объём сердца, а затем преобладает эффект повышенной частоты сердечных сокращений. Несмотря на то, что минутный объём из-за ОЦК повышен, артериальное давление снижается. Минимальных значений АД достигает к концу 1 триместра, а потом возвращается к первоначальному уровню. Это возможно потому, что ослабляется общее периферическое сопротивление, чему способствует вазодилатация. А вазодилятации способствуют гормоны (релаксин, хорионический гонадотропин, эстрадиол, прогестерон. Плацента также вырабатывает простациклин1, оксид азота).
Почки и артериальное давление при осложнениях беременности
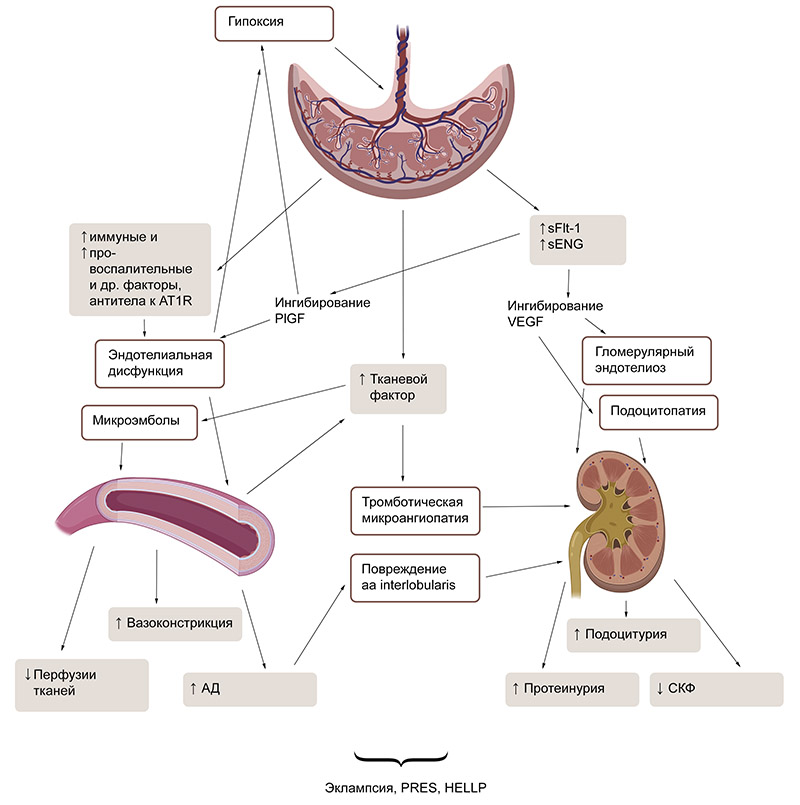
Рис. 3. Основные патогенетические влияния, упомянутые в лекции. Примечание: AT1R – рецептор ангиотензина 2 первого типа; sFlt-1 – растворимая fms‑подобная тирозинкиназа‑1; PlGF – плацентарный фактор роста; VEGF – сосудистый эндотелиальный фактор роста; АД – артериальное давление; СКФ – скорость клубочковой фильтрации; PRES – синдром задней обратимой энцефалопатии; HELLP – гемолиз, повышение уровня печеночных ферментов, снижение уровня тромбоцитов.
По современным представлениям, заболевания, которые мы рассмотрим, являются системными осложнениями беременности, при которых поражаются практически все жизненно важные органы. И гипертензия при этом всегда сопровождает эти осложнения.
Этиология и патогенез
Факторами риска являются:
- первое вынашивание;
- возраст старше 35 и моложе 19 лет;
- курение;
- наследственное отягощение по патологии беременности по материнской линии;
- многоплодная беременность;
- при вспомогательных репродуктивных технологиях;
- у женщин, у которых до беременности уже была какая-то патология: заболевания сердечно-сосудистой системы (в первую очередь, артериальная гипертензия), почек, системные заболевания соединительной ткани, СД, ожирение;
- трисомия плода по 13 хромосоме (синдром Патау).
Сосудистая патология плацентарного русла
В современности стала популярной теория, в которой интересующие нас осложнения запускаются в маточно-плацентарном русле. Поломка происходит во время раннего формирования плаценты, когда в спиральные артерии матки попадают вневорсинчатые цитотрофобласты. Вторжение цитотрофобластов должно в норме стимулировать ремоделирование эпителиального слоя упомянутых спиральных артерий, то есть делать их такими, чтобы они пропускали больше крови. Если происходит поломка, процесс становится неполным – мышечный слой в артериях, который должен был исчезнуть, сохраняется.
Считается, что важен баланс про- и антиангиогенных факторов и их рецепторов. Так, есть fms‑подобная тирозинкиназа‑1, трансмембранный клеточный рецептор, лигандами которого являются плацентарный фактор роста и фактор роста эндотелия сосудов. Есть также усеченная растворимая форма этого белка, не входящая в состав клеточных мембран, но также способная связывать эти факторы роста, и вызывать антиангиогенный эффект. Известно, что она вырабатывается в небольших количествах в эндотелиальных клетках и моноцитах, но основным источником служит плацента. Циркулируя в кровотоке материнского организма, эта молекула воздействует на отдалённые ткани, и, что очень плохо, вызывает мультисистемную эндотелиальную дисфункцию с вазоконстрикцией.
Патология почек
Почечный кровоток и скорость клубочковой фильтрации при болезни почек, индуцируемой беременностью уже не повышаются так выраженно как в норме, а зачастую даже снижаются. Почечная дисфункция при осложнениях беременности определяется также как уровень креатинина сыворотки >1,1 мг/дл или удвоение исходного уровня креатинина. При том, что СКФ растёт недостаточно или даже уменьшается, задержка натри и воды увеличивается.
Такие изменения функций почек могут вызывать:
- гломерулярный эндотелиоз (клубочек увеличен в размерах, он бескровный, просвет капиллярных петель резко сужен из-за набухания эндотелиальных клеток);
- подоцитопатия (повреждения пооцитов из-за ингибирования васкулярных факторов роста эндотелия, патологическая протеинурия);
- тромботическая микроангиопатия;
- склероз междолевых артерий.
Артериальная гипертензия
Артериальная гипертензия является неотъемлемой частью рассматриваемой нами патологии. Во время осложнений беременности она определяется как повышение систолического АД >140 мм рт.ст. и/или диастолического АД >90 мм рт.ст.
По сравнению с гемодинамикой женщин с физиологической беременностью, при индуцированном ней заболевании почек, происходит не снижение, а повышение системного сосудистого сопротивления, не повышение, а снижение сердечного выброса из-за повышенного сопротивления, что и увеличивает АД согласно рассмотренному нами ранее уравнению. Интересно, что РААС активируется не так сильно, как при нормальной беременности. Дело, во первых, в повышении чувствительности к норадреналину и ангиотензину II. Во-вторых, есть сведения, что плацентарная гипоксия способствует выработке циркулирующих аутоантител к рецептору ангиотензина 2 первого типа. И эти аутоантитела находят рецептор, и действуют подобно ангиотензину, агонистически. В третьих, растворимая fms-подобная тирозинкиназа-1 подавляет вазодилятирующие свойства васкулярного и плацентраных факторов роста. Помимо всего прочего вазоконстрикцию увеличивает активация симпатической нервной системы, тромбоксана А1, эндотелина, особенно эндотелина 1, подавление простациклина и оксида азота. Сочетание вазоконстрикции, уменьшения объёма циркулирующей жидкости и тромбообразования (про тромбообразование нужно чётко помнить) влечёт за собой нарушение перфузии тканей с развитием ишемии органов, в основном плаценты, почек, головного мозга и печени.
Рекомендуемая литература
Коллекция клинических рекомендаций [скачать]
Ngene NC, Moodley J. Physiology of blood pressure relevant to managing hypertension in pregnancy. J Matern Fetal Neonatal Med. 2019 Apr;32(8):1368-1377. [Pubmed]
Ives CW, Sinkey R, Rajapreyar I, Tita ATN, Oparil S. Preeclampsia-Pathophysiology and Clinical Presentations: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Oct 6;76(14):1690-1702 [Pubmed]
Verlohren S, Brennecke SP, Galindo A, et al. Clinical interpretation and implementation of the sFlt-1/PlGF ratio in the prediction, diagnosis and management of preeclampsia. Pregnancy Hypertens. 2022 Mar;27:42-50. [Pubmed]
Kim JY, Kim YM. Acute Atherosis of the Uterine Spiral Arteries: Clinicopathologic Implications. J Pathol Transl Med. 2015 Nov;49(6):462-71. [Pubmed]
Moghaddas Sani H, Zununi Vahed S, Ardalan M. Preeclampsia: A close look at renal dysfunction. Biomed Pharmacother. 2019 Jan;109:408-416. [Pubmed]
Tabacco S, Ambrosii S, Polsinelli V, et al. Pre-Eclampsia: From Etiology and Molecular Mechanisms to Clinical Tools-A Review of the Literature. Curr Issues Mol Biol. 2023 Jul 25;45(8):6202-6215. [Pubmed]
Trimarchi H. Podocyturia: Potential applications and current limitations. World J Nephrol. 2017 Sep 6;6(5):221-228. [Pubmed]
Ещё лекции
-
Беременность, почки и артериальное давление
Лекция о болезни почек, инициируемой беременностью (о преэклампсии). -
Линейки для ЭКГ
Здесь можно узнать как пользоваться, загрузить и затем распечатать линейки для анализа ЭКГ -
Суточное мониторирование артериального давления
Видеолекция о суточном мониторировании артериального давления -
Домашнее мониторирование артериального давления
Домашний мониторинг АД: методология, клиническая значимость и практическое применение -
Кальцификация сосудов
Лекция о медиальной артериальной кальцификации: эпидемиология, механизмы, фенотипы, диагностика -
Изолированная систолическая гипертензия молодых
Лекция о вопросах эпидемиологии, патогенеза, прогноза, диагностики и подходах к ведению пациентов с изолированной систолической гипертензией молодого возраста (до 40-45 лет). -
Сфигмография
Лекция о сфигмографии, в том числе об её истории и о критике навязываемой в России "объёмной сфигмографии". -
Лёгочный стеноз
Часть 10 цикла лекций о клапанной болезни сердца. Анатомия, патофизиология, заболеваний лёгочного клапана, их диагностика. -
Трёхстворчатый клапан
Часть 9 цикла лекций о клапанной болезни сердца. Анатомия, патофизиология, трехстверчатого клапана, диагностика болезней и стратегия ведения пациента. -
Комбинированные пороки
Часть 8 цикла лекций о клапанной болезни сердца. Патофизиология, диагностика и стратегия ведения пациента при комбинированных и сочетанных поражениях клапанов. -
Дополнительная хорда
Часть 7 цикла лекций о клапанной болезни сердца. О новой классификации, патофизиологии и диагностике дополнительной ткани митрального клапана. -
Пролапс митрального клапана
Часть 6 цикла лекций о клапанной болезни сердца. Этиология, патология, гемодинамика, диагностика пролапса митрального клапана. -
Митральная недостаточность
Часть 5 цикла лекций о клапанной болезни сердца. Этиология, патология, гемодинамика, диагностика митральной недостаточности. -
Митральный стеноз
Часть 4 цикла лекций о клапанной болезни сердца. Этиология, патология, гемодинамика, диагностика митрального стеноза. -
Аортальная недостаточность
Часть 3 цикла лекций о клапанной болезни сердца. Этиология, патология, гемодинамика, диагностика аортальной недостаточности. -
Аортальный стеноз
Часть 2 цикла лекций о клапанной болезни сердца. Этиология, патология, гемодинамика, диагностика аортального стеноза. -
Клапанная болезнь сердца
Часть 1 цикла лекций о КБС. Общие сведения об этиологии, клинике, диагностике и принципах лечения. -
Биохимические исследования при гипертензии
Лекция о рутинных и специализированных биохимических исследованиях при артериальной гипертензии -
Опухоли сердца
Обзор клинических наблюдений новообразований сердца, недавно опубликованных в литературе. -
Системные васкулиты
Лекция о системных васкулитах крупных, средних и мелких сосудов, основанная на обзоре современной литературы. Новые пути патогенеза и методы диагностики. -
Старение и артерии
О возрастных структурных и функциональных изменениях артерий и их последствиях, о том, как измерять жесткость артерий. -
Что определяет сердечный выброс?
Знаменитая видеолекция Р. Андерсона о модели, демонстрирующей детерминанты сердечного выброса (минутного объёма) в моём переводе. -
Основы гемодинамики
Серия видео об основах гемодинамики, избранное -
История изучения гемодинамики
Серия видео об истории изучения гемодинамики -
Поверка тонометра: вся правда
Поверка автоматического сфигмоманометра: есть нюансы


























